Ukąszenie przez kleszcza to zawsze stresująca sytuacja, która rodzi wiele pytań, zwłaszcza o ryzyko boreliozy. Jednym z kluczowych zagadnień, które często pojawia się w gabinetach lekarskich i na forach internetowych, jest optymalny moment na wykonanie badań diagnostycznych. Właściwe ramy czasowe są absolutnie niezbędne dla wiarygodności diagnozy, a pośpiech w tym przypadku może przynieść więcej szkody niż pożytku. W tym przewodniku, jako Piotr Lewandowski, ekspert w dziedzinie tworzenia treści medycznych, przedstawię Ci krok po kroku, kiedy i jak prawidłowo podejść do diagnostyki boreliozy, aby uniknąć błędów i zapewnić sobie spokój ducha.
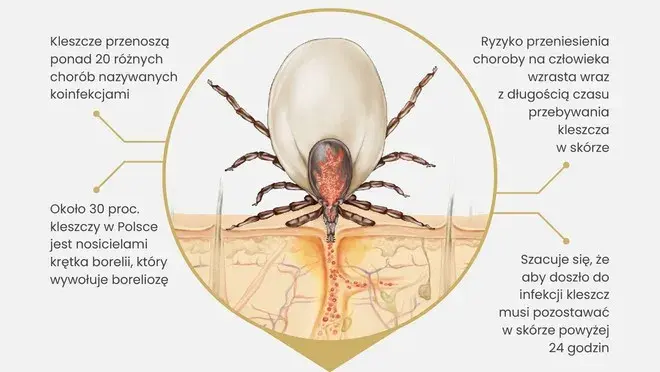
Wiarygodne badania na boreliozę wykonaj nie wcześniej niż 4-6 tygodni po ukąszeniu kleszcza
- Optymalny czas na wykonanie badań serologicznych to 4-6 tygodni od ukąszenia, ze względu na tzw. okno serologiczne.
- Okno serologiczne to okres (3-8 tygodni), w którym organizm wytwarza przeciwciała, a testy wykonane wcześniej mogą dać fałszywie ujemny wynik.
- Pojawienie się rumienia wędrującego jest podstawą do natychmiastowego leczenia antybiotykiem, bez konieczności wykonywania badań.
- Diagnostyka boreliozy jest dwuetapowa: najpierw test przesiewowy ELISA, a następnie test potwierdzenia Western Blot.
- Przeciwciała IgM świadczą o wczesnej fazie infekcji (3-4 tygodnie), a IgG o późniejszej lub przebytej (6-8 tygodni).
- Badanie kleszcza na obecność Borrelii nie jest rekomendowane, a testy apteczne mają ograniczoną wartość diagnostyczną.
Co robić po ukąszeniu kleszcza w pierwszych dniach?
Po usunięciu kleszcza, naturalnym odruchem jest chęć natychmiastowego sprawdzenia, czy doszło do zakażenia. Muszę jednak podkreślić, że natychmiastowe wykonanie badań na boreliozę jest błędem. W pierwszych dniach po ukąszeniu nasz organizm nie zdążył jeszcze wytworzyć przeciwciał, które mogłyby zostać wykryte w testach. Zamiast panikować i biec do laboratorium, skup się na spokojnej i systematycznej obserwacji miejsca ukąszenia oraz swojego ogólnego samopoczucia.
Krok pierwszy: Obserwacja miejsca ukąszenia, nie panika
Najważniejszym krokiem po usunięciu kleszcza jest codzienna, dokładna obserwacja miejsca ukąszenia. Szukaj wszelkich zmian skórnych, które mogłyby sugerować rozwój rumienia wędrującego. Obserwuj skórę przez co najmniej 30 dni. Pamiętaj, że spokój i systematyczność są Twoimi najlepszymi sprzymierzeńcami w tym okresie. Nie każda zmiana w miejscu ukąszenia oznacza boreliozę, ale każda powinna być monitorowana.
Dlaczego natychmiastowy bieg do laboratorium to błąd?
Wielu moich klientów pyta, dlaczego nie można po prostu zrobić testu od razu. Odpowiedź tkwi w tak zwanym oknie serologicznym. Jest to okres, który musi upłynąć od momentu zakażenia do chwili, gdy organizm wytworzy wystarczającą ilość przeciwciał, aby były one wykrywalne w badaniach. W przypadku boreliozy, okno serologiczne trwa od 3 do nawet 8 tygodni. Oznacza to, że test wykonany zbyt wcześnie, np. kilka dni po ukąszeniu, z dużym prawdopodobieństwem da fałszywie ujemny wynik. Taki wynik może uśpić Twoją czujność i doprowadzić do zaniechania dalszych działań, co jest bardzo niebezpieczne.Jakie objawy powinny wzbudzić Twoją czujność w ciągu 30 dni?
Oprócz rumienia wędrującego, który omówię szczegółowo za chwilę, istnieją inne objawy, które mogą sugerować wczesną boreliozę i wymagają konsultacji z lekarzem. Należą do nich:
- Gorączka o niewyjaśnionej przyczynie.
- Bóle głowy, często silne i uporczywe.
- Bóle mięśni i stawów, które nie są związane z wysiłkiem.
- Ogólne osłabienie i zmęczenie, przypominające objawy grypy.
- Powiększenie węzłów chłonnych, zwłaszcza w okolicy ukąszenia.
Pamiętaj, że te objawy mogą być również symptomami innych chorób, dlatego zawsze wymagają oceny lekarskiej.
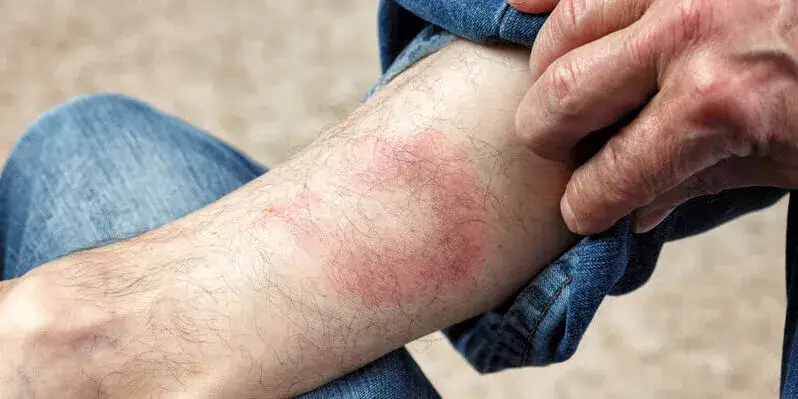
Rumień wędrujący: Jedyny objaw, który zwalnia z konieczności badań
Rumień wędrujący (erythema migrans) to najbardziej charakterystyczny i wczesny objaw boreliozy. Pojawia się zazwyczaj w ciągu 7-14 dni od ukąszenia, choć może to być od 3 do 30 dni. Co najważniejsze, jego wystąpienie jest podstawą do natychmiastowego rozpoznania boreliozy i wdrożenia leczenia antybiotykiem, bez konieczności wykonywania jakichkolwiek badań serologicznych. To kluczowa informacja, którą każdy powinien zapamiętać.
Jak rozpoznać typowy rumień i odróżnić go od odczynu alergicznego?
Typowy rumień wędrujący ma kilka charakterystycznych cech. Zazwyczaj zaczyna się jako mała, czerwona plamka w miejscu ukąszenia, która stopniowo powiększa się, tworząc pierścień z jaśniejszym środkiem (tzw. "bycze oko"). Może osiągnąć rozmiar kilku, a nawet kilkunastu centymetrów. Co ważne, rumień wędrujący rzadko swędzi lub boli, w przeciwieństwie do typowego odczynu alergicznego, który jest zazwyczaj mniejszy, bardziej intensywnie czerwony, swędzący i nie powiększa się w charakterystyczny sposób. Jeśli zauważysz powiększającą się, nieswędzącą zmianę skórną o kształcie pierścienia, to sygnał, że należy działać.
Mam rumień, czy muszę robić test, aby potwierdzić boreliozę?
Absolutnie nie! Jak już wspomniałem, wystąpienie rumienia wędrującego jest wystarczającą podstawą do postawienia diagnozy boreliozy. Lekarz, widząc typowy rumień, powinien natychmiast wdrożyć antybiotykoterapię. Badania serologiczne w tym momencie są zbędne i mogą nawet wprowadzić w błąd, ponieważ w początkowej fazie choroby przeciwciała mogą jeszcze nie być wykrywalne. To objaw kliniczny jest decydujący.
Kiedy z rumieniem należy bezwzględnie i natychmiast zgłosić się do lekarza?
Pojawienie się rumienia wędrującego jest sygnałem do pilnej wizyty u lekarza. Nie zwlekaj! Im szybciej rozpocznie się antybiotykoterapia, tym większe są szanse na całkowite wyleczenie i uniknięcie powikłań. Nie próbuj leczyć się na własną rękę ani czekać, aż rumień zniknie. Czas odgrywa tu kluczową rolę.
Kluczowe pytanie: Ile tygodni należy odczekać na wiarygodny test na boreliozę?
Odpowiedni moment na wykonanie testów na boreliozę jest kluczowy dla ich wiarygodności. Zbyt wczesne badanie to najczęstszy błąd, który prowadzi do fałszywie ujemnych wyników i niepotrzebnego stresu. Musimy zrozumieć, dlaczego nasz organizm potrzebuje czasu, aby zareagować na zakażenie.
Okno serologiczne: Wyjaśniamy, dlaczego pośpiech jest Twoim wrogiem
Wspomniane już okno serologiczne to okres, w którym nasz układ odpornościowy uczy się rozpoznawać patogen i zaczyna produkować przeciwciała. W przypadku boreliozy, krętki Borrelia potrzebują czasu na namnożenie się w organizmie i wywołanie odpowiedzi immunologicznej. Zazwyczaj trwa to od 3 do 8 tygodni. Jeśli wykonasz testy w tym okresie, zanim przeciwciała osiągną wykrywalne stężenie, otrzymasz wynik ujemny, mimo że możesz być zakażony. To właśnie dlatego pośpiech jest Twoim wrogiem w diagnostyce boreliozy.
Optymalny termin na pierwsze badanie krwi: Kiedy przeciwciała stają się wykrywalne?
Zgodnie z rekomendacjami medycznymi, optymalny termin na wykonanie pierwszego badania serologicznego w kierunku boreliozy to 4-6 tygodni od momentu ukąszenia kleszcza. W tym czasie większość osób zakażonych zdąży już wytworzyć przeciwciała w ilościach możliwych do wykrycia przez testy laboratoryjne. To właśnie wtedy szansa na uzyskanie wiarygodnego wyniku jest największa.
Scenariusz 1: Brak objawów, kiedy profilaktycznie sprawdzić krew po ukąszeniu?
Jeśli po ukąszeniu kleszcza nie wystąpiły żadne objawy, w tym rumień wędrujący, a chcesz profilaktycznie sprawdzić, czy doszło do zakażenia, zalecam wykonanie badania serologicznego po upływie 4-6 tygodni od ukąszenia. Wcześniejsze badanie, jak już wiesz, nie ma sensu. Pamiętaj, że nawet jeśli wynik będzie ujemny, a w późniejszym czasie pojawią się niepokojące objawy, zawsze należy skonsultować się z lekarzem.
Scenariusz 2: Wystąpiły objawy grypopodobne, czy to zmienia harmonogram badań?
Jeśli po ukąszeniu kleszcza, ale bez rumienia wędrującego, wystąpiły u Ciebie objawy grypopodobne (gorączka, bóle mięśni, zmęczenie), to naturalne, że chcesz jak najszybciej poznać przyczynę. Mimo to, okno serologiczne nadal obowiązuje. Nawet jeśli objawy sugerują boreliozę, testy wykonane przed upływem 4 tygodni od ukąszenia mogą być niewiarygodne. Skonsultuj się z lekarzem, opisz swoje objawy i historię ukąszenia. Lekarz może zdecydować o obserwacji lub zleceniu badań w odpowiednim terminie.
Jak wygląda profesjonalna diagnostyka boreliozy w Polsce? Przewodnik krok po kroku
W Polsce, zgodnie z rekomendacjami Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych, diagnostyka serologiczna boreliozy jest procesem dwuetapowym. To bardzo ważne, aby zrozumieć każdy z tych etapów, ponieważ tylko ich prawidłowe wykonanie i interpretacja dają wiarygodny obraz sytuacji.
Etap I: Test przesiewowy ELISA na czym polega i co oznacza jego wynik?
Pierwszym etapem diagnostyki jest test przesiewowy ELISA (Enzyme-Linked Immunosorbent Assay). Jego celem jest wykrycie w surowicy krwi przeciwciał w klasie IgM i/lub IgG, skierowanych przeciwko krętkom Borrelia. Jest to test o wysokiej czułości, co oznacza, że dobrze wykrywa obecność przeciwciał, ale może dawać fałszywie dodatnie wyniki. Interpretacja wyników ELISA jest następująca:
- Wynik ujemny: Zazwyczaj oznacza brak zakażenia, zwłaszcza jeśli test został wykonany w odpowiednim czasie (po upływie okna serologicznego). Jeśli objawy mocno sugerują boreliozę, lekarz może rozważyć powtórzenie testu po kilku tygodniach.
- Wynik dodatni lub wątpliwy: Wskazuje na możliwy kontakt z krętkiem Borrelia i wymaga dalszej weryfikacji. Nigdy nie stawia się diagnozy boreliozy wyłącznie na podstawie dodatniego wyniku testu ELISA!
Etap II: Test potwierdzenia Western Blot kiedy jest zlecany i jak go interpretować?
Jeśli wynik testu ELISA jest dodatni lub wątpliwy, lekarz zleci test potwierdzenia Western Blot (lub Immunoblot). Ten test jest znacznie bardziej swoisty niż ELISA, co oznacza, że precyzyjniej identyfikuje przeciwciała skierowane przeciwko konkretnym białkom Borrelii. Wykonuje się go w celu wyeliminowania fałszywie dodatnich wyników testu przesiewowego. Pozytywny wynik Western Blot, w połączeniu z odpowiednimi objawami klinicznymi i historią ukąszenia kleszcza, jest podstawą do postawienia diagnozy boreliozy i rozpoczęcia leczenia.
Przeciwciała IgM vs IgG: Co mówią o fazie Twojej potencjalnej infekcji?
W diagnostyce boreliozy kluczowe jest rozróżnienie dwóch klas przeciwciał: IgM i IgG. Ich obecność i proporcje dostarczają cennych informacji o fazie zakażenia.
| Rodzaj przeciwciał | Co oznaczają i kiedy się pojawiają? |
|---|---|
| IgM | Pojawiają się jako pierwsze, zazwyczaj po 3-4 tygodniach od zakażenia. Ich obecność świadczy o wczesnej, aktywnej fazie infekcji. Po skutecznym leczeniu ich poziom spada, ale mogą utrzymywać się przez kilka miesięcy. |
| IgG | Pojawiają się później, zazwyczaj po 6-8 tygodniach od zakażenia. Ich obecność świadczy o późniejszej fazie infekcji lub o przebytym kontakcie z krętkiem. Mogą utrzymywać się we krwi przez wiele lat, nawet po skutecznym wyleczeniu, co nie zawsze oznacza aktywną chorobę. |
Czy badania na boreliozę są refundowane przez NFZ?
Tak, mam dobrą wiadomość! Diagnostyka boreliozy, obejmująca zarówno test przesiewowy ELISA, jak i test potwierdzenia Western Blot, jest refundowana przez Narodowy Fundusz Zdrowia (NFZ). Aby skorzystać z refundacji, potrzebujesz skierowania od lekarza podstawowej opieki zdrowotnej (POZ) lub specjalisty, np. chorób zakaźnych. Nie musisz więc martwić się o koszty, jeśli lekarz uzna badania za zasadne.
Najczęstsze błędy i pułapki w diagnostyce boreliozy jak ich uniknąć?
Jako ekspert, często spotykam się z błędami popełnianymi przez pacjentów, a czasem nawet przez mniej doświadczonych lekarzy, w diagnostyce boreliozy. Uniknięcie tych pułapek jest kluczowe dla prawidłowego rozpoznania i skutecznego leczenia. Chcę Ci pokazać, na co zwrócić szczególną uwagę.
Dlaczego wynik ujemny tuż po ukąszeniu jest bezwartościowy?
To, co już kilkukrotnie podkreślałem, ale co jest na tyle ważne, że warto to powtórzyć: ujemny wynik testu na boreliozę wykonanego tuż po ukąszeniu kleszcza jest bezwartościowy. Nie wyklucza on zakażenia, a jedynie świadczy o tym, że organizm nie zdążył jeszcze wytworzyć przeciwciał. Taki wynik może dać złudne poczucie bezpieczeństwa i sprawić, że zlekceważysz pojawiające się później objawy. Zawsze pamiętaj o oknie serologicznym!
Czy warto badać samego kleszcza? Opinia ekspertów jest jednoznaczna
Wielu pacjentów, a nawet niektóre laboratoria, oferują badanie kleszcza na obecność krętków Borrelia. Jednak opinia ekspertów medycznych jest jednoznaczna: nie jest to rekomendowana metoda diagnostyczna u ludzi. Dlaczego? Pozytywny wynik u kleszcza nie oznacza automatycznie zakażenia u człowieka (ryzyko transmisji szacuje się na zaledwie 1-2%). Co więcej, negatywny wynik u kleszcza również nie daje 100% pewności, że nie doszło do zakażenia. Badanie kleszcza może prowadzić do niepotrzebnego stresu, fałszywych alarmów i w konsekwencji do nieuzasadnionej antybiotykoterapii. Skup się na obserwacji siebie, a nie kleszcza.
Testy z apteki wygoda czy ryzyko błędnej diagnozy?
Na rynku dostępne są szybkie testy kasetkowe do samodzielnego wykonania, które można kupić w aptece. Chociaż kuszą wygodą, muszę Cię ostrzec: mają one ograniczoną wartość diagnostyczną. Ich czułość i swoistość są często niższe niż testów laboratoryjnych, co oznacza, że mogą dawać wyniki fałszywie ujemne (nie wykryją zakażenia) lub fałszywie dodatnie (wskażą zakażenie, którego nie ma). Z tego powodu nie są one rekomendowane w standardach diagnostycznych boreliozy. Zawsze polegaj na badaniach laboratoryjnych zleconych przez lekarza.
Przeczytaj również: Profilaktyka dla mężczyzn: Jakie badania ratują życie? Sprawdź wiek
Co może oznaczać dodatni wynik IgG wiele lat po ukąszeniu?
Dodatni wynik przeciwciał IgG, zwłaszcza jeśli nie towarzyszą mu żadne objawy kliniczne, a ukąszenie kleszcza miało miejsce wiele lat temu, może oznaczać, że przeszedłeś zakażenie Borrelią w przeszłości i Twój organizm wytworzył trwałą pamięć immunologiczną. Przeciwciała IgG mogą utrzymywać się we krwi przez długi czas, nawet po skutecznym wyleczeniu. Taki wynik nie zawsze świadczy o aktywnej chorobie i nie powinien być powodem do paniki. Interpretacja wyników zawsze powinna odbywać się w kontekście objawów klinicznych i historii medycznej, najlepiej przez doświadczonego lekarza.
Twoja ścieżka postępowania po ukąszeniu kleszcza w 4 krokach
Podsumowując wszystkie kluczowe informacje, przygotowałem dla Ciebie klarowny, czterostopniowy przewodnik postępowania po ukąszeniu kleszcza. Stosując się do niego, zapewnisz sobie najbardziej efektywną i bezpieczną ścieżkę diagnostyczną.
- Krok 1: Spokojna obserwacja przez pierwsze 4 tygodnie. Po usunięciu kleszcza, codziennie obserwuj miejsce ukąszenia i swoje ogólne samopoczucie. Nie panikuj i nie wykonuj badań serologicznych zbyt wcześnie.
- Krok 2: Reaguj natychmiast, jeśli pojawi się rumień wędrujący. Jeśli zauważysz powiększający się, nieswędzący rumień o kształcie pierścienia, natychmiast zgłoś się do lekarza. To podstawa do rozpoczęcia leczenia antybiotykiem, bez konieczności wykonywania badań.
- Krok 3: Wykonaj badanie serologiczne nie wcześniej niż po 4-6 tygodniach. Jeśli rumień nie wystąpił, a chcesz sprawdzić, czy doszło do zakażenia, udaj się do lekarza po skierowanie na test ELISA po upływie 4-6 tygodni od ukąszenia.
- Krok 4: Zawsze konsultuj wyniki z lekarzem, nigdy nie interpretuj ich samodzielnie. Wyniki badań laboratoryjnych są tylko częścią diagnozy. Zawsze przedstaw je lekarzowi, który oceni je w kontekście Twoich objawów i historii medycznej.