Alergia to złożony problem zdrowotny, z którym zmaga się coraz więcej osób. W Polsce objawy alergii dotykają nawet 40% populacji, co czyni ją prawdziwym wyzwaniem cywilizacyjnym. Zrozumienie jej mechanizmów, przyczyn i objawów jest kluczowe do skutecznego radzenia sobie z dolegliwościami i odzyskania komfortu życia.
Alergia to nadmierna reakcja odpornościowa poznaj jej mechanizm i objawy
- Alergia to nieprawidłowa, nadmierna reakcja układu odpornościowego na substancje (alergeny), które dla zdrowych osób są nieszkodliwe.
- W Polsce objawy alergii występują nawet u 40% populacji, co czyni ją problemem cywilizacyjnym.
- Kluczową rolę w rozwoju objawów alergicznych odgrywa histamina, uwalniana po kontakcie z alergenem.
- Alergia różni się od nietolerancji pokarmowej, która zazwyczaj nie angażuje układu odpornościowego i ma inne mechanizmy.
- Najczęstsze alergeny w Polsce to pyłki roślin (traw, brzozy), roztocza kurzu domowego, niektóre pokarmy (mleko, jaja) oraz metale.
- Diagnostyka alergii opiera się na wizycie u alergologa, punktowych testach skórnych i badaniach krwi (swoiste IgE).
- Leczenie obejmuje unikanie alergenów, farmakoterapię (leki przeciwhistaminowe, sterydy) oraz immunoterapię (odczulanie).
Prosta definicja alergii: Gdy układ odpornościowy myli przyjaciela z wrogiem
Z mojej perspektywy, alergia to nic innego jak błędna interpretacja sygnałów przez nasz układ odpornościowy. Zamiast ignorować substancje, które są dla większości ludzi całkowicie nieszkodliwe takie jak pyłki traw, białko mleka czy roztocza kurzu domowego organizm alergika traktuje je jako poważne zagrożenie. W efekcie uruchamia całą kaskadę reakcji obronnych, które manifestują się w postaci nieprzyjemnych objawów. To naprawdę powszechny problem; szacuje się, że w Polsce objawy alergii występują nawet u 40% populacji, co czyni ją jednym z najczęstszych schorzeń przewlekłych.
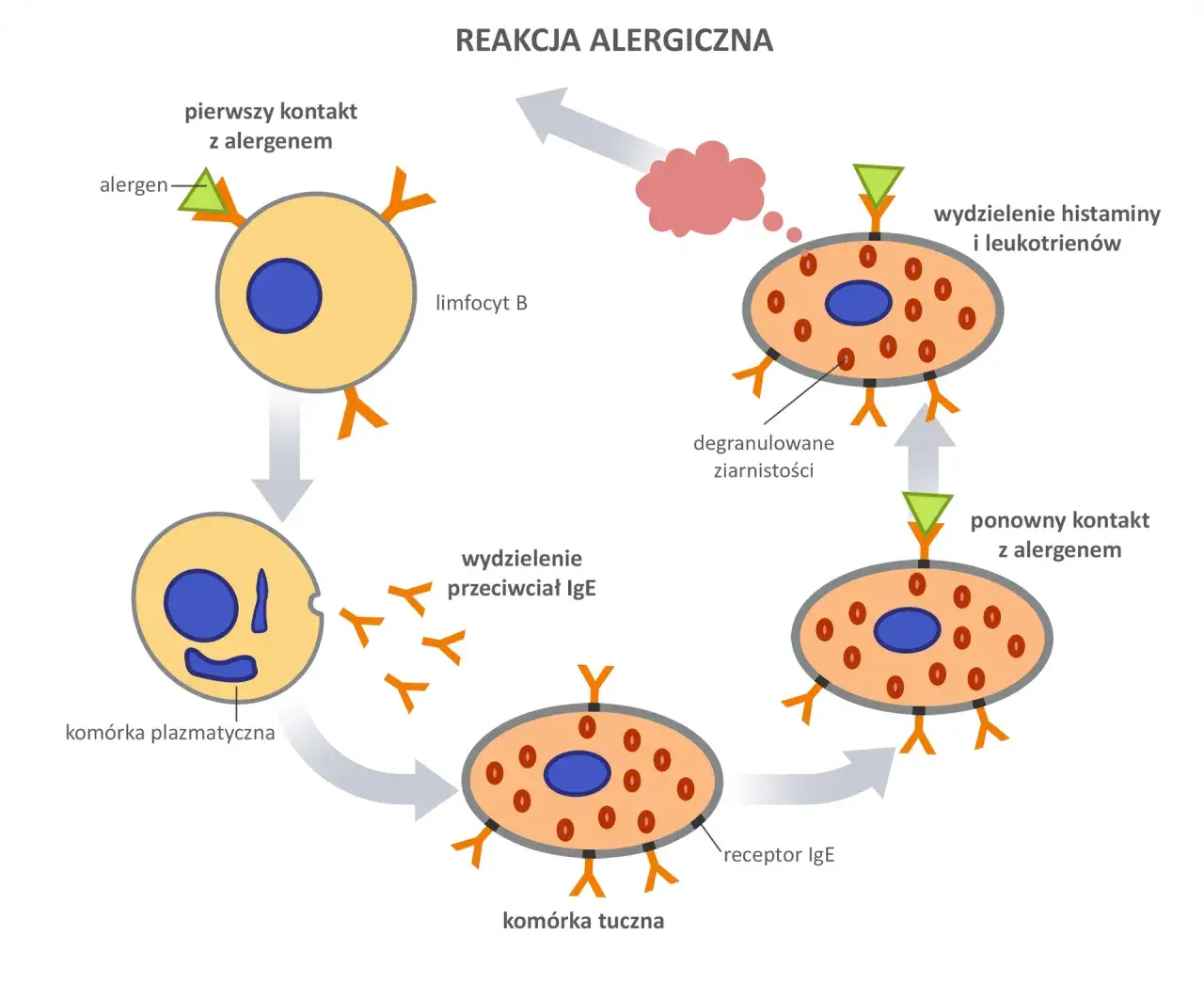
Mechanizm reakcji alergicznej krok po kroku: Co dzieje się w Twoim ciele po kontakcie z alergenem?
Kiedy alergen dostanie się do organizmu osoby uczulonej, uruchamia się skomplikowany, ale bardzo konkretny proces. Oto, co dzieje się krok po kroku:
- Pierwszy kontakt i uczulenie: Podczas pierwszego kontaktu z alergenem, układ odpornościowy alergika rozpoznaje go jako "wroga". W odpowiedzi na to, produkuje specyficzne przeciwciała klasy IgE (immunoglobuliny E). Te przeciwciała są unikalne dla danego alergenu i "uczulają" organizm.
- Przeciwciała IgE na straży: Wytworzone przeciwciała IgE przyczepiają się do powierzchni specjalnych komórek odpornościowych, zwanych komórkami tucznymi (mastocytami), które znajdują się w tkankach, zwłaszcza w skórze, błonach śluzowych dróg oddechowych i przewodu pokarmowego.
- Kolejny kontakt z alergenem: Kiedy alergen ponownie dostanie się do organizmu, natychmiast łączy się z przeciwciałami IgE, które są już zakotwiczone na powierzchni komórek tucznych.
- Aktywacja komórek tucznych: To połączenie alergenu z IgE jest sygnałem dla komórek tucznych. Komórki te ulegają aktywacji i zaczynają uwalniać potężne substancje chemiczne, zwane mediatorami zapalnymi.
- Uwolnienie histaminy i innych mediatorów: Najważniejszym z tych mediatorów jest histamina, ale uwalniane są także inne substancje, takie jak leukotrieny czy prostaglandyny. To właśnie one są odpowiedzialne za rozwój objawów alergicznych.
- Pojawienie się objawów: Histamina i inne mediatory działają na różne tkanki i narządy, powodując typowe objawy alergii od kataru i swędzenia, po skurcz oskrzeli i obrzęk.
Rola histaminy: Poznaj głównego winowajcę kataru, swędzenia i kichania
W całym tym skomplikowanym mechanizmie, histamina jest bez wątpienia głównym aktorem odpowiedzialnym za większość dobrze nam znanych objawów alergii. Kiedy komórki tuczne uwalniają histaminę, ta substancja działa na receptory w różnych częściach ciała. W nosie powoduje rozszerzenie naczyń krwionośnych i zwiększoną produkcję śluzu, co objawia się katarem i zatkanym nosem. W oczach wywołuje łzawienie i swędzenie. Na skórze odpowiada za pokrzywkę i świąd. W drogach oddechowych może prowadzić do skurczu oskrzeli, powodując świszczący oddech i duszności. Zrozumienie roli histaminy jest kluczowe, ponieważ wiele leków przeciwalergicznych działa właśnie poprzez blokowanie jej działania.
Alergia to nie nietolerancja! Poznaj kluczowe różnice
Często spotykam się z tym, że pacjenci mylą alergię z nietolerancją pokarmową. Chociaż obie mogą powodować nieprzyjemne dolegliwości po spożyciu jedzenia, ich mechanizmy są zupełnie inne. Warto poznać te różnice, aby właściwie zdiagnozować problem i podjąć skuteczne leczenie.
Inny mechanizm, inne skutki: Dlaczego alergia angażuje układ odpornościowy, a nietolerancja nie?
Kluczowa różnica leży w zaangażowaniu układu odpornościowego. Alergia jest zawsze reakcją immunologiczną, natomiast nietolerancja pokarmowa zazwyczaj ma inne podłoże. Przyjrzyjmy się temu bliżej:
| Alergia | Nietolerancja pokarmowa |
|---|---|
| Mechanizm: Zawsze angażuje układ odpornościowy, najczęściej poprzez produkcję przeciwciał IgE (alergia natychmiastowa) lub rzadziej IgG (alergia opóźniona). | Mechanizm: Zazwyczaj nie angażuje układu odpornościowego. Najczęściej wynika z braku lub niedoboru enzymów trawiennych (np. laktazy), problemów z metabolizmem lub reakcji na substancje chemiczne w żywności. |
| Potencjalne zagrożenie: Może prowadzić do reakcji zagrażających życiu (np. wstrząs anafilaktyczny). | Potencjalne zagrożenie: Zazwyczaj nie zagraża życiu, ale może być bardzo uciążliwa i obniżać jakość życia. |
| Ilość alergenu: Nawet śladowe ilości alergenu mogą wywołać silną reakcję. | Ilość pokarmu: Zazwyczaj objawy pojawiają się po spożyciu większej ilości danego produktu, a niewielkie ilości mogą być tolerowane. |
| Objawy: Mogą dotyczyć wielu układów: skóry, dróg oddechowych, układu pokarmowego, układu krążenia. | Objawy: Zazwyczaj ograniczone do układu pokarmowego (np. bóle brzucha, wzdęcia, biegunki). |
Czas reakcji i objawy: Jak odróżnić natychmiastową odpowiedź alergiczną od opóźnionych dolegliwości?
Różnice w czasie pojawiania się objawów są często bardzo wyraźne i mogą pomóc w wstępnym rozróżnieniu alergii od nietolerancji. W przypadku alergii IgE-zależnej, reakcja jest zazwyczaj natychmiastowa lub bardzo szybka objawy pojawiają się w ciągu kilku minut do maksymalnie 2 godzin od kontaktu z alergenem. Mogą to być pokrzywka, obrzęk, duszność, katar, a nawet wstrząs anafilaktyczny. Nietolerancja pokarmowa charakteryzuje się natomiast opóźnionymi dolegliwościami, które mogą wystąpić od kilku godzin do nawet kilkudziesięciu godzin po spożyciu problematycznego pokarmu. Jej objawy są często mniej gwałtowne i zwykle ograniczają się do układu pokarmowego, choć mogą pojawić się również bóle głowy czy zmęczenie.
Mleko, gluten, laktoza: Najczęstsze pułapki diagnostyczne
Mleko, gluten i laktoza to składniki, które często wprowadzają w błąd zarówno pacjentów, jak i czasem lekarzy, jeśli chodzi o rozróżnienie alergii i nietolerancji. Na przykład, alergia na białka mleka krowiego to reakcja immunologiczna na konkretne białka zawarte w mleku, która może objawiać się pokrzywką, biegunką, a nawet anafilaksją. Z kolei nietolerancja laktozy to problem z trawieniem cukru mlecznego (laktozy) z powodu niedoboru enzymu laktazy, co prowadzi do wzdęć, bólów brzucha i biegunek, ale nie angażuje układu odpornościowego. Podobnie jest z glutenem: alergia na pszenicę to reakcja na białka pszenicy, a celiakia (choroba autoimmunologiczna) to trwała nietolerancja glutenu, która uszkadza jelita. Istnieje też nieceliakalna nadwrażliwość na gluten, która nie jest ani alergią, ani celiakią. Te niuanse pokazują, jak ważna jest precyzyjna diagnostyka.

Na co najczęściej uczuleni są Polacy? Przegląd głównych grup alergenów
Jako alergolog z doświadczeniem, mogę potwierdzić, że lista alergenów, które uprzykrzają życie moim pacjentom, jest długa i różnorodna. Jednak w Polsce możemy wyróżnić kilka głównych grup, które odpowiadają za większość przypadków alergii. Zrozumienie, na co najczęściej jesteśmy uczuleni, to pierwszy krok do skutecznej kontroli objawów.
Alergeny wziewne: Pyłki brzozy, traw, roztocza i pleśń niewidzialni wrogowie z powietrza
To chyba najbardziej znana grupa alergenów, odpowiedzialna za sezonowe dolegliwości wielu Polaków. Do najpowszechniejszych alergenów wziewnych należą:
- Pyłki roślin: Dominują tu pyłki traw (szczególnie od końca maja do połowy lipca), brzozy (kwiecień) oraz bylicy (lipiec-sierpień). To one są główną przyczyną kataru siennego i alergicznego zapalenia spojówek.
- Roztocza kurzu domowego: Te mikroskopijne pajęczaki żyjące w naszych domach (w pościeli, dywanach, tapicerce) są całorocznym problemem dla wielu alergików, wywołując objawy astmy i alergicznego nieżytu nosa.
- Zarodniki grzybów pleśniowych: Najczęściej uczulają zarodniki grzybów z rodzaju Cladosporium i Alternaria, które występują zarówno wewnątrz pomieszczeń (wilgotne miejsca), jak i na zewnątrz, szczególnie w ciepłych i wilgotnych miesiącach.
- Sierść zwierząt: Głównie sierść kota i psa, a właściwie białka znajdujące się w ich naskórku, ślinie i moczu, które osiadają na sierści.
Alergeny pokarmowe: "Wielka ósemka" i polska specyfika na talerzu
W przypadku alergii pokarmowych, często mówimy o tzw. "wielkiej ósemce" alergenów, które odpowiadają za około 90% wszystkich reakcji alergicznych na pokarmy. Są to:
- Mleko krowie
- Jaja
- Ryby
- Skorupiaki (np. krewetki, kraby)
- Orzechy (w tym laskowe, włoskie, nerkowce)
- Orzeszki ziemne
- Soja
- Pszenica
Warto pamiętać, że u dzieci alergia na mleko i jaja często ustępuje z wiekiem, natomiast alergie na orzeszki ziemne, orzechy drzewne, ryby i skorupiaki są zazwyczaj trwałe.
Alergeny kontaktowe: Kiedy biżuteria, kosmetyki i detergenty atakują Twoją skórę
Alergeny kontaktowe to substancje, które wywołują reakcję alergiczną po bezpośrednim kontakcie ze skórą, prowadząc do tzw. kontaktowego zapalenia skóry. Do najczęstszych należą:
- Metale: Przede wszystkim nikiel (obecny w biżuterii, guzikach, klamrach), chrom i kobalt.
- Substancje zapachowe: Składniki perfum, dezodorantów, mydeł, detergentów.
- Konserwanty: Stosowane w kosmetykach, kremach, szamponach, a także w niektórych produktach spożywczych.
- Barwniki: W farbach do włosów, tatuażach.
Fenomen alergii krzyżowej: Dlaczego uczulenie na pyłki może powodować reakcję na jabłko?
Alergia krzyżowa to fascynujące, choć dla pacjentów często mylące zjawisko. Polega ono na tym, że przeciwciała wytworzone przez układ odpornościowy przeciwko jednemu alergenowi (np. pyłkom brzozy) reagują również z innymi substancjami, które mają podobną budowę białkową (np. z białkami w jabłku). Organizm "mylnie" rozpoznaje te podobne białka jako ten sam alergen, co prowadzi do wystąpienia objawów. Jest to szczególnie częste w przypadku alergii wziewnych, gdzie pyłki roślin mają białka podobne do tych występujących w niektórych owocach i warzywach. Najczęstsze przykłady alergii krzyżowej w Polsce to:
- Pyłek brzozy → surowe jabłko, seler, marchew, orzechy laskowe, kiwi, brzoskwinie. Często objawia się jako tzw. zespół alergii jamy ustnej (świąd, obrzęk warg i języka).
- Pyłki traw → pomidor, ziemniak, mąka pszenna, melony, arbuzy.
- Roztocza kurzu domowego → skorupiaki, krewetki, ślimaki.
- Sierść kota → wieprzowina (tzw. zespół wieprzowina-kot).
Zawsze podkreślam moim pacjentom, że znajomość tych zależności jest bardzo pomocna w unikaniu nieoczekiwanych reakcji.
Jak rozpoznać alergię? Te objawy powinny zapalić czerwoną lampkę
Rozpoznanie alergii często zaczyna się od obserwacji własnego ciała i zwrócenia uwagi na powtarzające się, niepokojące objawy. Chociaż alergia może manifestować się na wiele sposobów, istnieją pewne typowe sygnały, które powinny skłonić do wizyty u lekarza.
Sygnały z dróg oddechowych: Od kataru siennego po świszczący oddech i duszności
Dolegliwości ze strony układu oddechowego są jednymi z najczęstszych objawów alergii, szczególnie tych wziewnych. Warto zwrócić uwagę na:
- Katar sienny: Wodnisty, obfity katar, często towarzyszący mu świąd nosa i kichanie (seriami).
- Zatkany nos: Uczucie niedrożności nosa, często nasilające się w nocy.
- Kaszel: Suchy, męczący kaszel, szczególnie nasilający się po kontakcie z alergenem.
- Świszczący oddech i duszności: Mogą wskazywać na astmę alergiczną, wymagającą natychmiastowej uwagi medycznej.
- Łzawienie, swędzenie i zaczerwienienie oczu: Objawy alergicznego zapalenia spojówek.
Alarm ze strony skóry: Pokrzywka, swędzenie, egzema i atopowe zapalenie skóry
Skóra jest często pierwszym miejscem, gdzie alergia daje o sobie znać. Typowe objawy skórne to:
- Pokrzywka: Nagłe pojawienie się swędzących, czerwonych bąbli, które mogą zmieniać miejsce i szybko znikać.
- Świąd: Uporczywe swędzenie skóry, często bez widocznych zmian.
- Zaczerwienienie i obrzęk: Miejscowe lub rozlane, np. obrzęk naczynioruchowy warg, powiek.
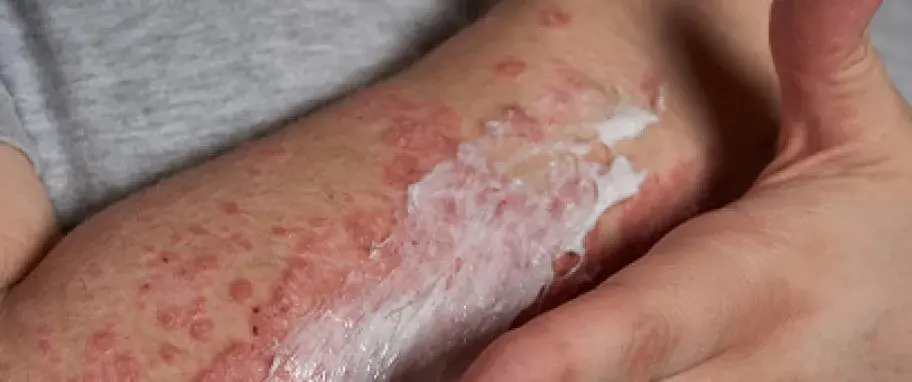
- Egzema/Atopowe zapalenie skóry (AZS): Przewlekłe, swędzące zmiany skórne, często z suchością, zaczerwienieniem i łuszczeniem, szczególnie w zgięciach łokciowych i kolanowych u dzieci.
Objawy z układu pokarmowego: Ból brzucha, biegunka i nudności, które mogą wskazywać na alergię
Alergie pokarmowe często manifestują się dolegliwościami ze strony przewodu pokarmowego. Mogą to być:
- Ból brzucha: Skurczowy lub kolkowy, często pojawiający się po spożyciu konkretnego pokarmu.
- Nudności i wymioty: Nagłe, występujące krótko po jedzeniu.
- Biegunka: Luźne stolce, czasem z domieszką śluzu lub krwi.
- Wzdęcia i gazy: Uczucie pełności i dyskomfortu w jamie brzusznej.
Wstrząs anafilaktyczny: Najgroźniejsza reakcja, której objawy musisz znać
Wstrząs anafilaktyczny to najgroźniejsza i potencjalnie zagrażająca życiu reakcja alergiczna. Jest to nagła, uogólniona reakcja, która może dotyczyć wielu układów jednocześnie. Wymaga natychmiastowej interwencji medycznej. Kluczowe objawy, które powinny zapalić czerwoną lampkę i skłonić do wezwania pogotowia (numer 112 lub 999), to:
- Nagłe trudności w oddychaniu, świszczący oddech, duszność.
- Gwałtowny spadek ciśnienia krwi, zawroty głowy, omdlenie.
- Rozległa pokrzywka, silny świąd, obrzęk warg, języka, gardła.
- Bóle brzucha, wymioty, biegunka.
- Uczucie zbliżającej się katastrofy, niepokój.
Jeśli masz przy sobie adrenalinę w autostrzykawce, użyj jej natychmiast, a następnie wezwij pomoc.
Podejrzewasz u siebie alergię? Profesjonalna diagnostyka krok po kroku
Jeśli podejrzewasz u siebie alergię, nie zwlekaj z wizytą u lekarza. Prawidłowa diagnoza jest kluczowa do wdrożenia skutecznego leczenia i poprawy jakości życia. Proces diagnostyczny jest zazwyczaj uporządkowany i opiera się na kilku sprawdzonych metodach.
Od lekarza rodzinnego do alergologa: Twoja ścieżka do trafnej diagnozy w ramach NFZ
W Polsce ścieżka diagnostyczna w ramach Narodowego Funduszu Zdrowia (NFZ) zazwyczaj wygląda następująco:
- Wizyta u lekarza rodzinnego: To pierwszy krok. Lekarz rodzinny zbierze dokładny wywiad, zapyta o Twoje objawy, ich nasilenie, czas występowania i ewentualne czynniki wywołujące. Może zlecić podstawowe badania krwi.
- Skierowanie do alergologa: Jeśli lekarz rodzinny uzna, że Twoje objawy wskazują na alergię, wystawi skierowanie do specjalisty alergologa.
- Wizyta u alergologa: Alergolog pogłębi wywiad, przeprowadzi badanie fizykalne i na tej podstawie zdecyduje o dalszych badaniach diagnostycznych.
- Wykonanie testów alergicznych: Specjalista zleci odpowiednie testy, takie jak punktowe testy skórne lub badania krwi, aby potwierdzić uczulenie na konkretne alergeny.
- Ustalenie planu leczenia: Po postawieniu diagnozy, alergolog opracuje indywidualny plan leczenia, który może obejmować unikanie alergenów, farmakoterapię lub immunoterapię.
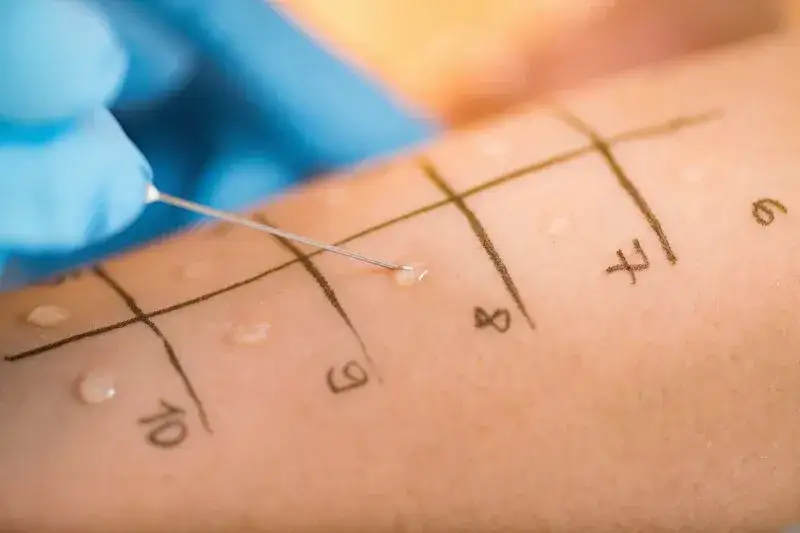
Punktowe testy skórne: Złoty standard w wykrywaniu uczulenia
Punktowe testy skórne (prick testy) to "złoty standard" w diagnostyce alergii wziewnych i pokarmowych. Są szybkie, bezpieczne i dają natychmiastowe wyniki. Polegają na nałożeniu na skórę przedramienia kropli roztworów zawierających różne alergeny (np. pyłki traw, roztocza, białka mleka), a następnie delikatnym nakłuciu skóry przez kroplę. Jeśli jesteś uczulony na dany alergen, w miejscu nakłucia po około 15-20 minutach pojawi się zaczerwienienie i swędzący bąbel, przypominający ukąszenie komara. Wielkość bąbla koreluje z siłą reakcji alergicznej.Badania z krwi (swoiste IgE): Kiedy są niezbędne i co mogą wykazać?
Badania krwi, polegające na oznaczeniu poziomu swoistych przeciwciał IgE, są cennym uzupełnieniem lub alternatywą dla testów skórnych. Są szczególnie przydatne, gdy:
- Testy skórne są niemożliwe do wykonania (np. u małych dzieci, osób z rozległymi zmianami skórnymi, po przyjęciu leków przeciwhistaminowych).
- Istnieje ryzyko silnej reakcji anafilaktycznej na test skórny.
- Potrzebujemy precyzyjnego określenia, na które konkretne białka w ramach danego alergenu pacjent jest uczulony (diagnostyka molekularna).
Badanie krwi może wykazać obecność przeciwciał IgE skierowanych przeciwko konkretnym alergenom, potwierdzając uczulenie. Wyniki są wyrażane w jednostkach na mililitr (kU/l).
Testy płatkowe i prowokacyjne: Co to jest i w jakich przypadkach się je stosuje?
Oprócz wspomnianych metod, w diagnostyce alergii stosuje się także inne, bardziej specyficzne testy:
- Testy płatkowe (patch testy): Służą do diagnostyki alergii kontaktowych (np. na nikiel, substancje zapachowe). Polegają na przyklejeniu na skórę pleców specjalnych plastrów z alergenami i pozostawieniu ich na 48 godzin. Odczyt następuje po 48 i 72 godzinach.
- Testy prowokacyjne: Są to najbardziej precyzyjne, ale i najbardziej ryzykowne testy, wykonywane pod ścisłym nadzorem lekarskim. Polegają na kontrolowanym podawaniu podejrzanego alergenu (np. pokarmowego, wziewnego) i obserwacji reakcji organizmu. Stosuje się je w wątpliwych przypadkach, gdy inne metody nie dają jednoznacznej odpowiedzi, lub w celu oceny tolerancji na alergen.
Jak żyć z alergią i odzyskać komfort? Skuteczne sposoby na kontrolę objawów
Diagnoza alergii to nie wyrok, ale początek drogi do lepszego samopoczucia. Istnieje wiele skutecznych metod, które pozwalają kontrolować objawy, a nawet trwale zmienić reakcję organizmu na alergeny. Moim celem zawsze jest pomoc pacjentom w odzyskaniu pełnego komfortu życia.
Unikanie ekspozycji: Fundament leczenia i najważniejszy krok do lepszego samopoczucia
Zawsze powtarzam moim pacjentom, że unikanie alergenów jest absolutną podstawą i najważniejszym krokiem w leczeniu alergii. Jeśli wiesz, co Cię uczula, staraj się ograniczyć kontakt z tą substancją do minimum. W przypadku alergii na pyłki oznacza to śledzenie kalendarza pylenia i unikanie wychodzenia z domu w szczycie pylenia, zamykanie okien. Przy alergii na roztocza regularne odkurzanie, pranie pościeli w wysokiej temperaturze, usuwanie dywanów. W alergiach pokarmowych ścisłe przestrzeganie diety eliminacyjnej. Choć może to brzmieć banalnie, to właśnie ten element ma największy wpływ na Twoje samopoczucie.Nowoczesna farmakoterapia: Co warto mieć w apteczce? (leki antyhistaminowe, sterydy)
Kiedy unikanie alergenu nie jest w pełni możliwe lub objawy są zbyt uciążliwe, z pomocą przychodzą leki. Współczesna farmakoterapia oferuje szeroki wachlarz bezpiecznych i skutecznych preparatów:
- Leki przeciwhistaminowe (antyhistaminiki): Dostępne w formie tabletek, syropów, kropli do oczu i nosa. Blokują działanie histaminy, szybko łagodząc objawy takie jak katar, kichanie, swędzenie i pokrzywka. Nowoczesne preparaty są dobrze tolerowane i nie powodują senności.
- Glikokortykosteroidy: Stosowane miejscowo (donosowe w przypadku kataru, wziewne w astmie, w kremach na zmiany skórne) są bardzo skuteczne w redukcji stanu zapalnego. Mają silne działanie przeciwzapalne i przeciwalergiczne.
- Leki obkurczające naczynia krwionośne: Dostępne w kroplach do nosa, szybko udrażniają zatkany nos, ale należy stosować je ostrożnie i krótko, ze względu na ryzyko uzależnienia i uszkodzenia błony śluzowej.
- Kromony: Stabilizują komórki tuczne, zapobiegając uwalnianiu histaminy. Stosowane głównie profilaktycznie w kroplach do oczu i nosa.
Immunoterapia (odczulanie): Czy można na stałe "wyleczyć się" z alergii?
Immunoterapia swoista, potocznie nazywana odczulaniem, to jedyna metoda leczenia przyczynowego alergii. Polega na stopniowym podawaniu pacjentowi wzrastających dawek alergenu, na który jest uczulony. Celem jest "przyzwyczajenie" układu odpornościowego do alergenu i wytworzenie tolerancji. Dzięki temu organizm przestaje reagować na niego w sposób alergiczny lub reakcje są znacznie słabsze. Odczulanie to proces długotrwały, zazwyczaj trwający od 3 do 5 lat, ale jego efekty mogą być trwałe. Może być podawane w formie zastrzyków lub tabletek/kropli podjęzykowych. W Polsce immunoterapia jest refundowana przez NFZ dla wielu alergenów, co czyni ją dostępną dla szerokiego grona pacjentów.
Przeczytaj również: Czy alergia na kota mija sama? Odczulanie to szansa!
Kalendarz pylenia dla Polski: Twoje niezbędne narzędzie w walce z alergią sezonową
Dla osób z alergią wziewną, kalendarz pylenia to niezastąpione narzędzie. Pozwala on śledzić stężenie pyłków poszczególnych roślin w powietrzu i odpowiednio zaplanować aktywności, a także wdrożyć profilaktykę. W Polsce sezon pylenia trwa niemal cały rok, z wyraźnymi szczytami dla różnych alergenów:
- Styczeń/Luty: Leszczyna, olcha.
- Kwiecień: Brzoza (szczyt pylenia).
- Koniec maja połowa lipca: Trawy (najsilniejsze pylenie).
- Lipiec sierpień: Bylica, pokrzywa.
- Jesień: Zarodniki grzybów pleśniowych (Cladosporium, Alternaria).
Regularne sprawdzanie kalendarza pylenia w Twojej okolicy pozwoli Ci lepiej przygotować się na nadchodzący sezon i zminimalizować kontakt z alergenami, co znacząco wpłynie na komfort Twojego życia.